Aktuelle Informationen und Termine aus unserer Klinik
An dieser Stelle möchten wir Sie über Neuigkeiten, Berichterstattung über uns und anstehende Termine aufmerksam machen
Weiterbildungscurriculum online
Das Weiterbildungscurriculum der Abteilung ist nun Online verfügbar
Unsere Klinik in Frontal 21 vom 20.04.2021
Warten auf die Notbremse - Verzweiflung auf der Intensivstation.
Beitrag vom ZDF üver die Corona Intensivstation des Henriettenstift Hannover
Unsere Klinik in Hallo Niedersachsen vom 4. Juni 2020
Kerstin Meyer, Assistenzärztin in unserer Klinik, hat dem Team von Hallo Niedersachsen berichtet, welche Erfahrungen sie als Ärztin mit dem Krankheitsverlauf von COVID-19 gemacht hat.
Notarztworkshop mit Praxistraining
Dass das Konzept unseres Notarztworkshops als ein Garant für eine lehrreiche Fortbildung angesehen wird, zeigte wiederholt das große Interesse an dem diesjährigen Workshop. Bereits seit 2010 organisiert die Klinik für Anästhesiologie, Intensiv-, Notfall- und Schmerzmedizin mit den Beamten der Feuerwache 3 diesem „traditionellen“ Workshop für unsere Notärztinnen und Notärzte. Mittlerweile betreuen wir mit unseren Diakovere Mitarbeitern den Intensivtransportwagen der Berufsfeuerwehr und die Notarzteinsatzfahrzeuge (NEF) 1 und 3. Die vielen Anmeldungen bestärkten uns außerdem mit dem Leitthema VOR-Sichtung bei einem Massenanfall von Verletzten (MANV) die aktuelle Interessenslage getroffen zu haben. Bei dem aktuellen Konzept der VOR-Sichtung soll in kürzester Zeit eine große Zahl von Patienten gesichtet und deren Verletzungen eingeschätzt werden. Die Patienten werden anhand von Checklisten in Farbkategorien eingeteilt, eine Transportpriorität festgelegt und Gehfähige zu einem Sammelpunkt geschickt. Lediglich lebensrettende Sofortmaßnahmen (wie z.B.: die Anlage eines Tourniquets bei lebensbedrohlicher Blutung) werden zu diesem Zeitpunkt durchgeführt. Somit soll ein erster Überblick über die Anzahl der Verletzten, die Schwere derer Verletzungen und die notärztlichen Versorgungsmöglichkeiten ermöglicht werden. Später wird eine umfangreichere FOLGE-Sichtung, ebenfalls anhand einer Checkliste, durch Notärzte durchgeführt. Simuliert wurde, bei unserem Workshop, eine Schießerei in der Disko mit einem „Massenanfall von Verletzten (MANV)“, bei der Schülerinnen und Schüler unserer Gesundheits- und Krankenpflegeschule als „realistische Unfalldarsteller“ fungierten.
Die OTA- und ATA-Schüler-, -innen haben so toll mitgespielt, sich Verletzungen geschminkt und die Notärzte unter Stress gesetzt. Die Szenerie spielte in einem dunklen, sehr lauten und vernebelten Keller, in dem die Notärzte die Sichtung der Verletzten vornehmen mussten.
Der zweite große Themenblock drehte sich um das Verhalten an Tatorten, polizeiliche Aspekte einer Leichenschau und auch die Durchführung einer ärztlichen Leichenschau. Externe Referenten kamen vom Zentralen Kriminaldienst und Prof. Klintschar von der Rechtsmedizin der MHH.
Die knapp dreißig Notärztinnen und Notärzten kamen aus den Diakovere-Häusern, dem Vinzenzkrankenhaus und dem Kinderkrankenhaus „Auf der Bult“ . Neben dem Ernst der Übungen ist auch das „Zwischenmenschliche“, dass ein Kennenlernen von Kollegen der Berufsfeuerwehr und unseren Notärzten ermöglichte, nicht zu kurz gekommen.
Symposium: Neues zum aktualisierten Bestattungsgesetz und der Todesbescheinigung

Am 21. August 2019 organisierte die Klinik für Anästhesiologie, Intensiv-, Notfall- und Schmerzmedizin ein Symposium über das Thema "Todesermittlungsverfahren, Zusammenarbeit in Rettungsdienst und Krankenhaus mit der Polizei".
Das Thema ist anlässlich der Aktualisierung des niedersächsischen Bestattungsgesetzes in ein besonderes Interesse gerückt. Im Rahmen unserer beruflichen Tätigkeit, sei es in der Notaufnahme, auf den Stationen im Krankenhaus oder im Rettungsdienst, kommen wir immer wieder in die Situation eine Todesbescheinigung ausstellen zu müssen. Insbesondere im Rettungsdienst und in der Notaufnahme haben wir oftmals keine Informationen über die medizinische Vorgeschichte des Patienten und müssen dennoch eine Entscheidung über die Todesart (natürlich, nicht natürlich oder ungeklärt) treffen. Bei der nicht natürlichen oder ungeklärten Todesart kommt es schnell zu einem Kontakt mit der Polizei.
Das Symposium hat über das aktualisierte Bestattungsgesetz, die neue Todesbescheinigung und die Arbeit der Kriminalpolizei informiert. Darüber hinaus wurde über die polizeiliche Ermittlungsarbeit referiert und Aspekte der Kriminaltechnik, Besonderheiten an Auffindeorten, das spurenschonende Vorgehen an Tatorten vermittelt. Unsere Referenten kamen von dem Zentralen Kriminaldienst Hannover und haben sich durch Engagement und Expertise ausgezeichnet. Die Veranstaltung im großen Saal des DKF war mit rund 130 Teilnehmern sehr gut besucht und bestätigte uns die aktuelle Interessenslage getroffen zu haben.
Schnelle Hilfe, wenn’s drauf ankommt! Das Notfallteam im Friederikenstift
Die Klinik für Anästhesiologie, Intensiv- Notfall und Schmerzmedizin am Standort Friederikenstift stellt seit Jahren das hausinterne Notfallteam. Bei jeglicher Art von medizinischen Notfällen innerhalb des Hauses, oder auf dem umliegenden Gelände rückt nach Anruf der internen Notfallnummer sofort das Notfallteam von der Intensivstation aus.
Seit dem Jahr 2012 nimmt die Klinik am Reanimationsregister der deutschen Gesellschaft für Anästhesiologie und Intensivmedizin (DGAI) teil. Dazu wird jeder Einsatz vom Kollaps bis zur Reanimation protokolliert und anonym in eine Onlinedatenbank übertragen. Die Daten dienen neben der hausinternen Prozessoptimierung zur Erstellung von internationalen Handlungsempfehlungen und Leitlinien auf dem Gebiet der Wiederbelebungsforschung.
Im Jahr 2018 rückte das Notfallteam zu 94 Einsätzen aus. In 40 Fällen waren die Patienten so schwer erkrankt, dass Wiederbelebungsmaßnahmen erfolgen mussten. Bei 45% der reanimierten Patienten konnte wieder ein funktionierender Kreislauf hergestellt werden. 15% konnten das Krankenhaus ohne wesentliche Beeinträchtigungen wieder verlassen. Damit liegt das Notfallteam des Friederikenstifts deutlich über dem vom Reanimationsregister formulierten Erwartungswert von 10%. Eine große Leistung, wenn man bedenkt, dass diese Patienten ohne schnelle, kompetente Hilfe sicher verstorben wären.
Gerade in den Bereichen Schnelligkeit und Kompetenz liegt das Notfallteam weit vorn. Im Schnitt ist innerhalb von 90 Sekunden Hilfe vor Ort, ein Spitzenwert. Das Team, bestehend aus mindestens 2 Pflegkräften und einem Arzt der anästhesiologischen Klinik, verfügt dabei im Vergleich mit anderen Kliniken über eine überdurchschnittliche Qualifikation. Um dieses Qualitätsmerkmal weiter auszubauen, nehmen die ärztlichen Mitarbeiter der Intensivstation jährlich an externen Notfallsimulationskursen teil.
Dr. Maik Schrader & Prof. Dr. André Gottschalk
1. DIAKOVERE-Workshop Airway-Management am 23. März 2019
Der schwierige Atemweg stellt eine alltägliche Herausforderung für jeden Anästhesisten, Intensiv- und Notfallmediziner dar. Mit dem ersten ganztägigen DIAKOVERE Workshop am 23. März 2019 bot die Klinik für Anästhesiologie, Intensiv-, Notfall- und Schmerzmedizin (DKF / DKH) im Henriettenstift 34 internen und externen Teilnehmern die Möglichkeit, Kompetenzen und Konzepte für ein erfolgreiches Atemwegs-Management zu entwickeln und trainieren.
Über den Dächern von Hannover, nämlich im Seminarraum im 5. Stock, begann der Workshop mit Vorträge zu zentralen Aspekten des Atemwegsmanagement. An 12 Arbeitsplätzen - aufgebaut in dem neuen, sehr modernen Aufwachraum - konnten dann die Teilnehmer das praktische Atemwegsmanagement an Phantomen und in der Simulation üben: die Intubation mittels flexibler Intubationsendoskopie und Videolaryngoskopie, der Einsatz supraglottischer Atemwege, die Besonderheiten bei Kleinkindern und Säuglingen sowie die sichere Platzierung von Doppellumentuben und Bronchusblockern. An Luftröhren von Schweinen konnten verschiedenen Techniken des Luftröhrenschnittes sehr „lebensecht“ trainiert werden. In der Evaluation lobten die Teilnehmer die große Praxisrelevanz des Kurses, das erfolgreiche Lernen und intensive praktische Einüben im Rahmen des Workshops. Der nächste Workshop ist im März 2020 geplant.
Ärztinnen und Ärzte des Friederikenstifts betreuen Intensivtransportwagen

Die Landeshauptstadt Hannover betreibt mit ihrer Feuerwehr einen Intensivtransportwagen (ITW), der in das niedersachsenweit implementierte System Intensivverlegung eingebunden ist. Die ärztliche Besetzung des ITW wurde neu geregelt. Seit dem 01.03.2019 ist die DIAKOVERE Krankenhaus gGmbH mit ihrem Standort Friederikenstift neuer Vertragspartner und gewährleistet somit die ärztliche Besetzung des ITW der Feuerwehr.
Durch den Strukturwandel im Krankenhausbereich und die damit immer stärkere Spezialisierung von Kliniken (Konzentration bestimmter Diagnose- und Behandlungsmöglichkeiten) sind Verlegungen von Risiko- oder Intensivpatienten
erforderlich. Diese Intensivtransporte stellen im Hinblick auf organisatorische sowie medizinische Maßnahmen (so z.B. Disposition, Qualität, Wirtschaftlichkeit) hohe Anforderungen an die Durchführung, das Personal und die technische Ausstattung des jeweiligen Rettungsdienstträgers, hier der Landeshauptstadt Hannover. Auf Basis des Niedersächsischen Rettungsdienstgesetzes (NRettDG) ist es Aufgabe des Intensivtransportes, lebensbedrohlich Verletzte oder Erkrankte unter intensivmedizinischen Bedingungen in andere Behandlungseinrichtung zu verlegen.
Seit dem 01.03.2019 ist die Klinik für Anästhesiologie, Intensiv-, Notfall- und Schmerzmedizin der DIAKOVERE Krankenhaus gGmbH neuer Vertragspartner und gewährleistet die ärztliche Besetzung des ITW der Feuerwehr. Dazu erfolgte im Oktober
2018 die öffentliche Ausschreibung der Dienstleistung im Rahmen eines offenen Verfahrens nach Vergabeordnung (VgV), nachdem der vorherige Vertragspartner, die Medizinische Hochschule Hannover (MHH), den Vertrag gekündigt hatte. Eine Refinanzierung des finanziellen Aufwands erfolgt über die Kostenträger im Rettungsdienst (Krankenkassen, Berufsgenossenschaften). Diese waren vorab im Ausschreibungsverfahren mit eingebunden.
Der Chefarzt der Klinik für Anästhesiologie, Intensiv-, Notfall- und Schmerzmedizin der DIAKOVERE Krankenhaus gGmbH, Prof. Dr. André Gottschalk und die für die Feuerwehr zuständige Dezernentin, Stadträtin Rita Maria Rzyski stellten im Rahmen des heutigen Pressetermins (22.03.2019) den Intensivtransportwagen der Feuerwehr vor und gaben Hintergrundinformationen zur Durchführung der Intensivtransporte in Niedersachsen. „Wir freuen uns sehr, dass wir die Diakovere Krankenhaus gGmbH als verlässlichen Vertragspartner gewinnen konnten und sichern damit die hochkarätige ärztliche Besetzung unseres ITW“, betonte Rita Maria Rzyski.
Der Chefarzt der Klinik für Anästhesiologie, Intensiv-, Notfall- und Schmerzmedizin der DIAKOVERE Krankenhaus gGmbH, Prof. Dr. André Gottschalk: „Auch wir freuen uns, dass unsere Notärztinnen und -ärzte zusätzlich zur Notfallversorgung im
Notarzteinsatzfahrzeug (NEF) am Friederikenstift nun auch die Intensivtransporte betreuen und damit einen wesentlichen Beitrag zur Notfallversorgung im Raum Niedersachsen beitragen.“
Zertifiziert: Akutschmerzmanagement in den DIAKOVERE Krankenhäusern leistet gute Arbeit
Viele Patienten haben nicht nur Angst vor der Operation selbst, sondern auch vor starken Schmerzen danach. Das muss nicht mehr sein, da sich die Akutschmerztherapie in den vergangenen Jahren stark weiterentwickelt hat.
In den DIAKOVERE Krankenhäusern gibt es seit 2018 ein standortübergreifendes Team von Akutschmerzexpertinnen und –experten. Sieben Pain Nurses kümmern sich an den fünf Standorten des Annastifts, Friederikenstifts und Henriettenstifts in Zusammenarbeit mit der Anästhesie um die Patienten, deren Krankheitsbild eine besondere Schmerzbehandlung erfordert.
In der Regel betrifft dies Patienten, die eine anspruchsvollere, meist orthopädische oder bauchchirurgische Operation hinter sich haben. Diese erhalten schon vor der Operation einen Schmerzkatheter. An diesen Katheter wird nach der Operation eine Schmerzpumpe angeschlossen. Die Pumpe gibt kontinuierlich und /oder als Bolus ein Lokalanästhetikum ab, das die zuständigen Nerven für die Operationswunde betäubt. Bei Bedarf kann der Patient zusätzlich selbst nachsteuern.
Tägliche Visiten bieten engmaschige Betreuung
Sr. Sabine Rietig ist Pain Nurse im DIAKOVERE Friederikenstift und besucht zwei Mal täglich die Patienten, um mit Ihnen die individuelle Anpassung der Schmerzbehandlung zu besprechen. 15 bis 30 Patienten betreut sie täglich auf ihren Visiten. Nicht nur die richtige Medikamentendosis spielt für den Erfolg der Schmerzbehandlung eine Rolle, sondern auch der Faktor Zeit: „Schmerz ist ein sehr individuelles Empfinden, daher ist das Gespräch mit dem Patienten für unsere Arbeit besonders wichtig“, berichtet Sr. Sabine.
Eine erfolgreiche Schmerzbehandlung führe nicht nur zu einem geringen Wundschmerz, sondern hat auch weitere Vorteile: „Durch die Schmerzarmut können Patienten früher mobilisiert werden und wir stellen auch fest, dass weniger Komplikationen in der Heilung und Rehabilitation auftreten“ , erklärt Dr. Nicolas Jakobs, Leitender Arzt für Schmerzmedizin in den DIAKOVERE Krankenhäusern. Die engmaschige Betreuung durch das Akutschmerzteam zahlt sich aus: laut einer aktuellen Patientenumfrage sind 94 Prozent der Schmerzpatienten in unseren Krankenhäusern zufrieden bis sehr zufrieden mit der Behandlung und empfehlen die Schmerztherapie weiter.
Das Akutschmerzmanagement der DIAKOVERE Krankenhäuser wurde im März 2019 vom TÜV Rheinland rezertifiziert und als sehr gut bewertet.
Notarztworkshop: Praxisnahes Training mit der Berufsfeuerwehr Hannover
Im Rettungsdienst müssen Notärzte und die Feuerwehr Hand in Hand arbeiten. Da ist es gut, wenn eine Hand weiß, was die andere tut. Seit 2010 organisiert die Klinik für Anästhesiologie, Intensiv-, Notfall- und Schmerzmedizin in Zusammenarbeit mit der Berufsfeuerwehr Hannover deshalb einen Workshop für die Notärzte der beiden von DIAKOVERE besetzten Notarzteinsatzfahrzeuge (NEF 1 und 3). Fast dreißig Notärztinnen und Notärzte haben dieses Mal am 15. September den Ernstfall trainiert. Neben den Kolleginnen und Kollegen der DIAKOVERE-Häuser nehmen auch die notärztlich tätigen Kolleginnen und Kollegen der Kinderklinik „Auf der Bult“ und dem Vinzenzkrankenhaus daran teil.
Themen des Workshops waren etwa die Vor- und Folgesichtung bei Massenanfall von Verletzten (MANV), der kindliche Notfall und die rechtlichen Grundlagen im Rettungsdienst. Die Organisatoren hatten sich dabei eine spannende Mischung aus Theorie und Praxis überlegt. Bei sommerlichen Wetter gab es auf dem Hof der Feuerwache 3 gute Einblicke in die Möglichkeiten des rettungsdienstlichen Bereichs der Berufsfeuerwehr und reichlich Gelegenheit, praktisch zu arbeiten:
Neben technischer Rettung aus PKWs und mittels Drehleiter, haben wir unserem Ärztinnen und Ärzten das Legen von Thorax-Drainagen und die Durchführung eines Luftröhrenschnitts an Schweinehälften und Luftröhren beigebracht. Auch immer wieder ein Thema im Rettungsdienst: die natürliche, spontane Geburt. Was hier zu tun ist, wurde exzellent von einer Hebamme aus dem DIAKOVERE Henriettenstift vermittelt.
Ein weiteres Ziel dieses Workshops ist das gegenseitige Kennenlernen; Nicht nur während der Übungen, sondern auch beim abendlichen Ausklang der Veranstaltung mit Gegrilltem und weiteren Leckereien.
Praxistraining Airway-Management
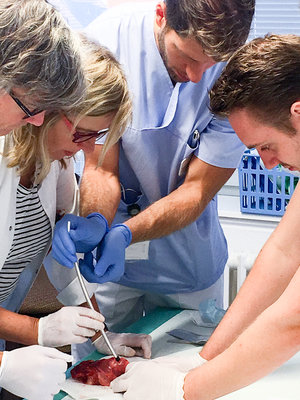
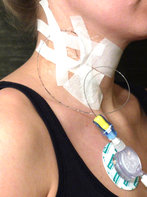
In der Anästhesie stellt die Situation „cannot ventilate-cannot Intubate“ (d.h. einen Patienten nach Narkoseeinleitung weder beatmen noch intubieren zu können) das größtmögliche Risiko dar, welches mit einer potentiell schweren Schädigung oder gar dem Versterben der Patienten verbunden sein kann. Ursächlich für solche Situationen sind neben anatomischen Besonderheiten auf Seiten der Patienten insbesondere auch präklinische Verletzungsmuster, sowie postoperative Nachblutungen oder Schwellungen nach Operationen im Halsbereich.
Um auch in solchen Situationen die Patientensicherheit aufrecht halten zu können, ist ein regelmäßiges Training der Anästhesistinnen und Anästhesisten erforderlich. Eine relevante Voraussetzung dafür ist u.a. die Vereinheitlichung sämtlicher Materialien zum Atemwegsmanagement an allen Standorten der Klinik. Weiterhin führt die Klinik für Anästhesiologie, Intensiv-, Notfall- und Schmerzmedizin mindestens einmal jährlich ein entsprechendes Training am Modell durch. Ein Aspekt dieses Trainings ist die Durchführung einer Notkoniotomie, die in unserer Klinik regelmäßig am Modell eines Schweinehalses geübt wird. Diese praktische Übung fand nun zuletzt am im August 2018 im Henriettenstift unter Beteiligung von 16 Mitarbeiterinnen und Mitarbeitern der anästhesiologischen Klinik statt. Zur Verfügung standen vier präparierte Schweinehälse, deren Anatomie der menschlichen Anatomie recht ähnlich ist. Mit Hilfe dieser Schweinehälse konnten alle anwesenden Mitarbeiterinnen und Mitarbeiter sowohl die Koniotomie als auch die Tracheotomie trainieren.
Die nächste Möglichkeit zum Training an dem Modell besteht im Rahmen des von unserer Klinik organisierten Hannoverschen Notarztworkshops am 15. September auf der Feuer- und Rettungswache 3.
„Dann erscheint jede Minute sehr lang“
Ein Job, bei dem es oft um Leben und Tod geht: Dirk Hahne und André Gottschalk berichten vom Notarzt-Alltag

Dieses Interview ist in der Neuen Presse vom 28. Juli 2018 erschienen. Veröffentlichung mit freundlicher Genehmigung der Neuen Presse.
HANNOVER. Sie sind die Notfallmedizinexperten der Diakovere: André Gottschalk und Dirk Hahne. Gottschalk ist Chefarzt des Diakovere-Zentrums für Anästhesie, Intensiv-, Notfall- und Schmerzmedizin sowie Landesfeuerwehrarzt, Hahne ist anästhesiologischer Oberarzt und Standortleiter Friederikenstift sowie Leitender Notarzt der Berufsfeuerwehr Hannover. Beide fahren seit mehr als 20 Jahren als Notärzte im Rettungsdienst mit.
Professor Gottschalk, Sie bilden nicht nur Mediziner für OP, Intensivstation oder die Zentrale Notaufnahme aus, sondern auch für die Straße. Warum eigentlich?
Gottschalk:Im Bereich der Notfallmediziner lernen die jungen Kollegen eigenständig zu arbeiten, sich auf überraschende und ungewohnte Situationen einzustellen und diese dann auch zu bewältigen. Wenn wir Leute einstellen, ist es verpflichtend, dass sie sich im Rettungsdienst engagieren. Die anästhesiologische Klinik von Diakovere ist der größte Vertragspartner der Berufsfeuerwehr. Ein Berufsanfänger, der das nicht macht, ist bei uns verkehrt.
Was macht Rettungsmedizin so attraktiv?
Hahne: Für mich ist es wichtig, dass man sich komplett auf die Medizin besinnt. Wenn du Rettungsdienst fährst, sitzen ein Arzt und ein Feuerwehrmann auf dem Auto und sind für den Patienten zuständig. Das Setting siehst du erst vor Ort. Meistens triffst du den Patienten in der eigenen Wohnung an, siehst ihn in seinem eigenen Umfeld. Und dann entscheidest du als Notarzt mit einfachen Mitteln: Ist der Mensch krank oder nicht? Du konzentrierst dich nur auf klinische Symptome und verlässt dich auf deine Erfahrung, weil du nicht auf die Apparatemedizin zurückgreifen kannst.
Gottschalk: Man muss improvisieren können, sich zu helfen wissen. Man kann nicht einfach den Oberarzt anrufen und der kommt dann. Im Prinzip muss man in der Situation selbstständig arbeiten und mit den Mitteln, die man zur Verfügung hat, das sind deutlich weniger als in der Klinik, zurechtkommen.
Wo liegt der Unterschied zur Versorgung in der Klinik?
Hahne: Der Auftrag des Notarztes ist es, Transportfähigkeit und Stabilität zu gewährleisten. Aber natürlich benötige ich eine Verdachtsdiagnose, weil ich den Patienten irgendwo anmelden muss. Ich muss mich organisieren und mit meinen überschaubaren Ressourcen haushalten. Das Setting ist unterschiedlich. Manchmal ist es räumlich schwierig. Oder der Patient liegt draußen und es gibt kein Licht. Das sind die Herausforderungen. Jedes Einführen eines Beatmungsschlauchs ist schwieriger als bei uns im OP-Trakt, wo die Bedingungen ideal sind.
Gottschalk:Wenn wir im Krankenhaus eine Narkose durchführen, wissen wir immer, warum der Patient operiert wird. Das ist draußen anders. Es gibt eine Verdachtsdiagnose – die stellen wir selbst. Der Notarzt führt eine rein symptomatische Therapie durch. Dabei gilt: Viel Erfahrung hilft viel. Jemand mit viel Erfahrung sieht auf den ersten Blick, ob es dringend ist oder nicht. Das Bauchgefühl für Patienten ist da wertvoller als jeder Monitor.
Wie läuft der Einsatz von der Alarmierung bis zur Notaufnahme ab?
Hahne: Der Anruf geht in der Leitstelle ein, der Disponent eruiert die Örtlichkeit und Symptome und alarmiert die Rettungsmittel über einen digitalen Meldeempfänger. Der Feuerwehrmann soll innerhalb von 90 Sekunden am Fahrzeug sein und das Fahrzeug innerhalb von drei Minuten ausrücken. Die Hilfsfrist liegt in Niedersachsen bei fünfzehn Minuten. Das ist eine sportliche Leistung, wir bekommen das in der Regel aber gut hin. Aber wenn dein Vater einen Herzstillstand hat, dann erscheint jede Minute sehr lang.
Gottschalk:Man darf auch nicht vergessen, dass man das Equipment vom Fahrzeug in die vierte Etage schleppt, die Hausnummer nicht findet oder der Name nicht an der Klingel steht. Das sind Dinge, die Zeit fressen. Darum ist es wichtig, genaue Angaben zu machen und jemanden an die Straße zu stellen, der die Örtlichkeiten kennt und die Retter einweisen kann.
Mehr Informationen zum Thema Notfallmedizin in unserer Klinik gibt es hier.
Wenn der Schmerz nicht mehr nachlässt
Text und Interview sind in der Neuen Presse vom 14. Juli 2018 erschienen. Veröffentlichung mit freundlicher Genehmigung der Neuen Presse.
Schmerz lass nach: Für rund 23 Millionen Menschen in Deutschland ein verzweifelter Wunsch – sie leiden unter chronischen Schmerzen. Medikamente sind da oft eher Fluch als Segen. Experten raten zu einer bedachten Herangehensweise, vielen Gesprächen und einer breit aufgestellten Therapie.
von Janik Marx
HANNOVER. Die Zahlen klingen erst mal unglaublich: Weit mehr als 20 Millionen Menschen in Deutschland sollen unter chronischen Schmerzen leiden. Somit wäre rund jeder Vierte hierzulande davon betroffen. Bei rund zwei Millionen Menschen äußern sich die Schmerzen so massiv, dass sie in ihrem Alltag maßgeblich eingeschränkt sind. Das können etwa starke Rücken-, Glieder-, Kopf oder Nervenschmerzen sein. Doch häufig haben die Patienten ein Problem: Man sieht ihnen ihre Schmerzen nicht an: „Es ist schwierig zu verstehen für Verwandte, Freunde und Kollegen“, sagt Heike Norda von „Schmerzlos e.V .“ und stellt fest: „Es fehlt an gesellschaftlicher Akzeptanz für diese Krankheiten.“
Ihr Verein organisiert Selbsthilfegruppen in mehreren Orten, darunter auch Hannover. In solch einer Gruppe könne man sich anderen Menschen, die unter ähnlichen Problemen leiden, öffnen. Norda: „Es tut einem gut, auch mit anderen Betroffenen zu sprechen.“ Doch sie betont auch: „Man bekommt dort nicht alles serviert, sondern muss auch eigenes Engagement zeigen.“ Häufiger hätten Patienten da eine falsche Erwartung. Norda, die selbst schon seit vielen Jahren unter starken Schmerzen leidet, sagt aus eigener Erfahrung: „Ablenkung ist das Beste, man sollte nicht ständig in sich hineinhorchen.“ Und man dürfe nicht den Anschluss an sein soziales Leben verlieren. Ein Arzt könne zwar jeden Menschen schmerzfrei bekommen, aber sie ist sicher: „Ein zufriedenes Leben kann man besonders durch eine Selbsthilfegruppe erreichen.“ Aus Nordas Sicht müssten auch Hausärzte besser geschult werden im Umgang mit Schmerzpatienten: „Häufig werden Schmerzen erst chronisch, weil man zu lange auf einen Termin beim Facharzt warten muss.“
Die Behandlung von Schmerzpatienten ist für Ärzte schwierig. Sie wissen oft nicht, welche Medikamente der Patient bereits einnimmt: „Es muss eigentlich immer eine enge Kooperation zwischen den Ärzten, aber auch den Patienten geben“, sagt Torsten Köster von der Fachstelle für Alkohol- und Medikamentenabhängigkeit in Hannover, kurz FAM. Sonst gebe es das Risiko von Nebenwirkungen, gegenseitigen Wirkungsaufhebungen von mehreren Medikamenten und schließlich auch einer Schmerzmittelsucht: „Die Einnahme von Schmerzmitteln unabhängig vom Arzt ist sehr risikobehaftet“, stellt Köster fest. Gerade die nicht-verschreibungspflichtigen Mittel seien eine Gefahr – und würden leicht überdosiert: „Viele Menschen gehen da zu leichtgläubig heran.“ Zudem sei die Gefahr immer auch, durch die Nebenwirkungen in eine Sucht zu geraten: „Die Medikamente haben auch eine entspannende, stimmungsaufhellende oder auch antriebssteigernde Wirkung.“ Patienten neigten dann schnell dazu, die Dosis zu erhöhen – eine gefährliche Spirale.
Gerade bei einer Sucht ist es wichtig, das Problem selber zu erkennen. Eine dauerhafte Einnahme von Schmerzmitteln ohne Zustimmung des Arztes ist ein bedenkliches Zeichen. Für Angehörige rät Köster: „Konfrontieren Sie die Betroffenen nicht mit Vorwürfen, sondern senden Sie Ich-Botschaften, sagen Sie, dass Ihnen Verhaltensänderungen aufgefallen sind.“ Man solle versuchen, neutral zu bleiben und keine Angst vor der Reaktion zu haben.
„Das ist eine Volkskrankheit“
NP-Interview mit Dr. Nicolas Jakobs

HANNOVER. Er kennt jeden Schmerz: Morgen ist Nicolas Jakobs als Experte beim Rendezvous im Stadtpark. Die NP sprach vorab mit dem Oberarzt im Diakovere- Zentrum für Anästhesiologie, Intensiv-, Notfall- und Schmerzmedizin.
Indianer kennen keinen Schmerz, sagt man. Ist das so?
Wohl eher nicht, dabei handelt es sich literarisch um eine kulturell bedingte Unterdrückung der Schmerzen. Es ist normal, Beschwerden entsprechend zu signalisieren. Häufig ist es bei Mädchen statthafter als bei Jungs, die schnell als „Weicheier“ verschrien werden. Aber Schmerz ist ein wichtiger evolutionärer Warnhinweis dafür, dass etwas nicht stimmt und wir uns schonen müssen. Von daher ist es erst mal ein Vorteil, sonst wäre der Mensch längst ausgestorben. Es gibt etwa 100 Menschen auf der Welt, die leiden an einem Gendefekt. Sie können keinen Schmerz wahrnehmen – und werden in der Regel nicht alt.
Früher hat man auch im Krankenhaus zwei Tabletten gegeben – fertig. Wie geht man heute mit Schmerz um?
Schmerz ist nicht gleich Schmerz. Wir unterscheiden im Friederikenstift zwischen akutem Schmerz, der durch eine Erkrankung oder Verletzung auftritt und vor, während und nach Operationen direkt betreut wird, und auf der anderen Seite chronischem Schmerz, der den Betroffenen teilweise über Jahre plagt und schwerwiegenden Einfluss auf das soziale Leben und den Berufsalltag hat. Schmerz isoliert und macht einsam. In Deutschland leiden rund 23 Millionen Menschen an chronischem Schmerz – Tumorpatienten eingerechnet. Der volkswirtschaftliche Schaden liegt bei 25 Milliarden Euro. Chronischer Schmerz ist damit eine Volkskrankheit.
Wie kommt es zu chronischem Schmerz?
Wir haben jahrelang den Fehler gemacht, Schmerz ausschließlich als Symptom zu betrachten. Ist der Schmerz chronisch, ist er nicht Symptom, sondern Krankheit. Schmerzen verselbstständigen sich durch kombinierte Problematiken – wir sprechen von einem bio-psycho- sozialen Schmerzmodell. Körperliche, psychische und soziale Faktoren beeinflussen und verstärken sich gegenseitig, die Anfälligkeit für eine Chronifizierung steigt, der Betroffene gerät in einen nicht zu durchbrechenden Kreislauf.
Wie sieht die Therapie aus?
Wir führen interdisziplinäre Schmerzkonferenzen durch, auf denen sich der Patient vorstellt. Wir besprechen dann den Fall mit Ärzten unterschiedlicher Fachrichtungen, besonders geschultem Pflegepersonal, Physio- und Ergotherapeuten sowie Psychologen. Jeder Spezialist hat einen anderen Blickwinkel, alle Informationen helfen weiter. Es macht Spaß, weil es funktioniert. Wir arbeiten mit minimalem materiellen und maximalem therapeutischen Aufwand. Unglaublich, was man damit bewirken kann.
Aber ist es nicht ratsam zu wissen, woher der Schmerz kommt?
Schmerz kann man nicht röntgen. Im besten Fall können wir die Herkunft lokalisieren. Natürlich gibt es gute Gründe, Patienten operativ zu behandeln. Aber manchmal ist der Wunsch nach Diagnostik kontraproduktiv, kostet Zeit und Geld und hilft bei Schmerz nicht immer. Wir haben eine bedachte Herangehensweise, schauen, ob eventuell Psycho- oder Physiotherapie nicht auch Nutzen bringt. Dazu muss der Patient aber auch Abstand von der häufig auftretenden passiven Erwartungshaltung an das Behandlungsteam nehmen und aktiv gegen den Schmerz angehen.
Helfen Medikamente?
Wir geben Möglichkeiten an die Hand, die Körperwahrnehmung zu verändern, damit der Schmerz in den Hintergrund tritt, schmerzfrei wird der Patient selten. Aber er kann wieder am Leben teilhaben. Opiate und andere Schmerzmedikamente wirken bei Chronikern nicht immer. Im Gegenteil, sobald wir sie absetzen, geht es den Betroffenen häufig besser. Bei älteren Menschen besteht das Problem, dass sie einen Haufen Medikamente, die über Leber und Niere abgebaut werden, nehmen, ohne die Wechselwirkung zu kennen. Teilweise nehmen sie Präparate mit den gleichen Wirkstoffen, die unterschiedliche Namen haben. Bei anhaltendem Fehlgebrauch muss man damit rechnen, sich seinen Körper zu ruinieren.
Weitere Informationen zur Therapie chronischer Schmerzen erhalten Sie auf den Seiten des Interdisziplinären Schmerzzentrums.
Dachdecker überlebt Unfall dank Eigenblut-Transfusion
Hannoversche Allgemeine Zeitung | 13. Juni 2017
Rund zwei Wochen ist der schlimme Unfall her. Heiko Wieckenberg, Dachdecker, ist bei der Arbeit drei Meter in die Tiefe gestürzt und hat sich schwer verletzt. 80 Prozent seines Blutes hat er verloren - doch mit einer Not-OP und einer Eigenblut-Transfusion hat er den Unfall überlebt.